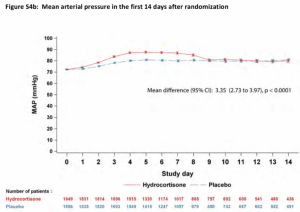
Ensayos clínicos aleatorizados evaluando la eficacia del uso de corticoesteroides en shock séptico han causado controversia en cuanto lo evidenciado en la práctica clínica. Dos ensayos en particular (2) (3) estudiaron hidrocortisona (200mg/día) a dosis bajas y su efecto en cuanto mortalidad en pacientes con shock séptico, causando resultados conflictivos en lo que respecta la mortalidad, sin embargo, demostrando una más pronta reversión del shock en pacientes tratados con hidrocortisona. Las actuales guías en cuanto a sobrevida en sepsis, recomiendan el uso de hidrocortisona en pacientes con shock séptico posterior a la adecuada resucitación con fluidos y uso de vasopresores, en quienes no se ha logrado estabilidad hemodinámica. Pero esta recomendación es clasificada como evidencia débil (nivel 2C). Debido a estas débiles recomendaciones, ha habido variabilidades con respecto el uso de corticoesteroides en shock séptico. El 19 de enero, 2018, los resultados del ADRENAL Trial fueron publicados intentando, de por una vez, contestar la pregunta del uso de esteroides en shock séptico.
Lo que hicieron:
- Internacional, pragmático, doble ciego, grupo paralelo aleatorizado, ensayo controlado de 3800 pacientes con shock séptico en ventilación mecánica.
- Infusión de hidrocortisona (dosis de 200mg/día) o placebo por 7 días o hasta muerte o alta de UCI.
- ADRENAL = ADjunctive corticosteroid tREatment iN criticAlly ilL patients with septic shock
- Se intentó contestar la pregunta de que si el tratamiento con hidrocortisona reduce la mortalidad en pacientes admitidos en la UCI con shock séptico.
Resultados:
- Primario: mortalidad en 90 días
- Secundario:
- Mortalidad en 28 días
- Tiempo de resolución del shock
- Recurrencia del shock
- Duración de estancia en UCI
- Duración de estancia en hospital
- Frecuencia y duración de ventilación mecánica
- Frecuencia y duración de tratamiento con terapia remplazo renal
- Incidencia de nueva bacteriemia o fungemia entre 2-14 días posterior a aleatorizado
- Requerimientos de trasfusiones sanguíneas
Inclusión:
- Adultos (>18 años de edad) en ventilación mecánica con fuerte sospecha de infección, quien cumple dos criterios de SIRS
- Uso continuo de vasopresores o inotrópicos para mantener Presión Arterial Sistólica >90 mmHg o media > 60 mmHg, o una Presión Arterial Media establecida por el médico tratante para mantener perfusión.
- Administración de vasopresores o inotrópicos por >4 horas y presente a la hora de la aleatorización.
Exclusión:
- Recibiendo corticoesteroides sistémicos por otra indicación no siendo shock séptico
- Haya recibido Etomidato
- Pacientes recibiendo tratamiento con Anfotericina B por infección fúngica sistémica al momento de la aleatorización
- Pacientes con malaria cerebral documentada
- Pacientes con infección documentada por estrogiloides
- Muerte considerada en 90 días debido a enfermedad pre- existente.
- Cumplir con todos los criterios de inclusión >24 horas
Resultados
- 3800 pacientes de 69 UCI médico-quirúrgicas fueron aleatorizados
- 3658 pacientes fueron incluidos en resultados primarios
- 1832 pacientes en el grupo de hidrocortisona
- 1826 pacientes en el grupo placebo
- Tipo de admisión
- No quirúrgico (médico) ≈68%
- Quirúrgico ≈ 32%
- Todos los pacientes tenían terapia basal similar
- Ventilación mecánica ≈100%
- Inotrópicos/ vasopresores ≈ 100%
- Antibioticoterapia ≈98%
- Muerte por cualquier causa en 90 días (resultado primario)
- Grupo de hidrocortisona: 27.9%
- Grupo placebo: 28.8%
- OR 0.95, 95% CI 0.82 – 1.10; p = 0.50
- 7% de los pacientes recibieron esteroides, pero luego de hacer un análisis post hoc del resultado primario excluyendo a estos pacientes, igualmente había no diferencia en cuanto la mortalidad OR 0.96, 95% CI 0.82 – 1.12; p = 0.59
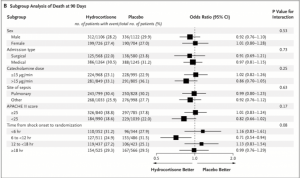
- No diferencia en mortalidad en 6 subgrupos pre- especificados:
- 3658 pacientes fueron incluidos en resultados primarios
- Tiempo medio de reversión del shock
- Grupo hidrocortisona: 3 días ( rango 2-5)
- Grupo placebo: 4 días ( rango 2-9)
- HR 1.32, 95% CI 1.23 – 1.41; p <0.001
- No diferencia estadística en:
- Mortalidad a los 28 días
- Frecuencia de recurrencia del shock
- Número de días paciente vivo y fuera de la UCI
- Número de días vivo y fuera del hospital
- Recurrencia de ventilación mecánica
- Frecuencia de terapia restitución renal
- Incidencia de nueva bacteriemia o fungemia
- Efectos adversos
- Total de 33 efectos adversos
- Grupo hidrocortisona: 1% (24 eventos)
- Grupo placebo: 0.3% (3 eventos)
- P= 0.009
- Hiperglicemia
- Hidrocortisona: 6 eventos
- Placebo: 3 eventos
- Efectos adversos graves:
- Grupo hidrocortisona: 4 eventos
- Grupo placebo: 2 eventos
Fortalezas
- Ensayo internacional, pragmático, doble ciego, grupo paralelo, aleatorizados, controlado aumenta la validez de los resultados
- Resultados primarios clínicamente importantes y centrados en los pacientes
- Población de pacientes en shock séptico más grande incluidos en un ensayo para lograr contestar la pregunta sobre el uso de corticoesteroides en shock séptico (p.ej. 3800 pacientes)
- Annane Trial [2]: 3.5 para registrar 299 pacientes
- CORTICUS Trial [3]: 3.5 años para registrar 499 pacientes
- VASST Trial: 5 años para registrar 778 pacientes
- APROCCHS Trial: 6.9 años para registrar 1241 pacientes
- ADRENAL Trial: 4.1 años 3800 pacientes
- Previo a que el ensayo fuera concluido, el protocolo y el plan de análisis estadístico fueron publicados para ayudar reducir parcialidad en los resultados
- Ni Pfizer (el cual suple hidrocortisona) o Radpharm Scientific (el cual suple el placebo) tuvieron aporte en el diseño o realización del estudio, recolección de data, análisis estadística o escritura del manuscrito.
- Aleatorizaciones conciliadas utilizando contraseña encriptada, interfaz basada en la web
- Pacientes, médicos tratantes y personal encargado fueron cegados en cuanto a hidrocortisona vs placebo, utilizando viales idénticos entre si
- Resultado primario examinó en 6 subgrupos pre-especificados para asegurar que ningún subgrupo se beneficiara de la terapia con hidrocortisona
- Dos análisis interinos fueron realizados por estadísticos independientes en donde 950 pacientes (25% de los enrolados) y 2500 (66% de lo enrolados) pudieran ser valorados por los resultados primarios
- Características basales de los pacientes fueron similares. En otras palabras, una población de pacientes no estaba mas enferma que la otra.
- Muy pocos pacientes perdieron el seguimiento (28% o 0.7% de la población estudiada), aumentando la validez de los resultados.
- Resultados verificados en 5 diferentes hospitales, el cual aumenta la validez externa a la practica general.
Limitaciones
- Pacientes recibiendo tratamiento con Etomidato fueron excluidos del estudio. Sin embargo, muchos médicos continúan utilizando etomidato para RSI en paciente sépticos.
- Efectos adversos fueron registrados basados en juicio clínico relacionado al régimen del estudio, pero este criterio no fue juzgado
- Información sobre infecciones secundarias no fue registrada
- La oportunidad del uso de antibioticoterapia tampoco fue tomado en cuenta
- Frecuencia del uso recurrente de ventilación fue utilizada para miopatía pero debilidad neuromuscular de larga evolución no fue valorado
- Un detallado análisis costo- beneficio no fue realizado
- Incierto la cantidad de fluidos que cada paciente recibió en cada brazo del estudio, al igual que cuanta cantidad de fluido está relacionado al aumento en cuanto la mortalidad
- Es posible que haya una diferencia estadística para un resultado más pequeño, pero igualmente clínicamente relevante (p.ej, 0.9% diferencia podría ser real si un grupo más grande fuera reclutado y un gran número de pacientes podría ser importante)
- Utilización de esteroides por fuera del estudio a criterio del médico tratante, aunque de acuerdo a los autores, se siguieron las guías actuales para sepsis
Discusión
- Este estudio fue diferente de muchos otros estudios para intentar contestar esta pregunta, ya que se utilizó infusión de 200mg/día de hidrocortisona en vez de dosis en bolo
- No se realizaron pruebas de corticoesteroides debido a la controversia de la naturaleza de los resultados en pacientes críticamente enfermos.
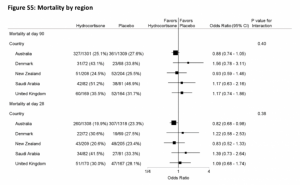
- Desglose de 90 días de mortalidad por región estudiada (mayoría de los enrolados fueron de Australia ≈ 70%
- Principales sitios de infección fueron:
- Pulmonar: 33.8% grupo de hidrocortisona y 36.5% grupo placebo
- Abdominal: 25.9% grupo hidrocortisona y 25.2 grupo placebo
- Algunos puntos interesantes para considerar
- Infusión es mejor que bolo?
- 7 días es la apropiada duración?
Conclusiones del autor: “entre pacientes con shock séptico, admitidos a la UCI en ventilación mecánica y requiriendo >4 horas de vasopresores/ inotrópicos, infusión de hidrocortisona (2000mg/día) comparado a placebo, no hace diferencia en 90 días de mortalidad, sin embargo si hubo resultados secundarios de mejoramiento incluyendo: reversibilidad del shock, días libre de ventilación, LOS en UCI, y menos requerimientos de transfusiones sanguíneas (esta última siendo una hipótesis creada por los autores).
Link Original: R.E.B.E.L.EM
Autor: Salim Rezaie
Traducción: Elena Pacheco
Revisión: David Díaz Figueroa
Edición: Hélène Morakis
Referencias:
- Venkatesh B et al. Adjunctive Glucocorticoid Therapy in Patients with Septic Shock. NEJM 2018. [Epub Ahead of Print]
- Annane D et al. Effect of Treatment with low Doses of Hydrocortisone and Fludrocortisone on Mortality in Patient with Septic Shock. JAMA 2002. PMID: 12186604
- Sprung CL et al. Hydrocortisone Therapy for Patients with Septic Shock. The CORTICUS Trial. NEJM 2008. PMID: 18184957
For More Thoughts on This Topic Checkout:
- Ryan Radecki at EM Literature of Note: The Definitive Word on Steroids in Septic Shock
- David Slessor at The Bottom Line: Adjunctive Corticosteroid Treatment in Critically Ill Patients with Septic Shock
- Rory Spiegel at EMNerd(EMCrit): The Case of the Relative Insufficiency
- Dan Horner at St. Emlyn’s Blog: The End of the ‘Roid?’
- Josh Farkas at PulmCrit (EMCrit): Metabolic Sepsis Resuscitation – Strike Hard, Strike Fast, No Remorse
- Mike Winters at Resuscitation: Episode 89 – Steroids in Septic Shock? Do We Finally Have the Answer?
- Ken Milne at The SGEM: SGEM #208 – It Makes No Difference – Glucocorticoids for the Treatment of Septic Shock
- Rob Macsweeney at Critical Care Reviews (Fast Forward to 1:01)