Contexto: A fibrilação atrial aguda (FA) é uma das disritmias mais comuns observadas no departamento de emergência (DE). Houve ampla discussão e debate sobre a melhor maneira de gerenciar a FA aguda, centrada no controle de frequência e ritmo. No entanto, existem poucos dados para orientar a abordagem ideal para o controle do ritmo, uma vez que esta opção é limitada. Como resultado da falta de boas evidências, há uma variação significativa no manejo. Melhores dados são essenciais para estabelecer as melhores práticas. O estudo randomizado RAFF2 tentou fornecer mais dados sobre esse debate sobre cardioversão elétrica versus farmacológica em pacientes com fibrilação atrial aguda / flutter.
Artigo: Stiell IG et al. Electrical Versus Pharmacological Cardioversion for Emergency Department Patients with Acute Atrial Fibrillation (RAFF2): A Partial Factorial Randomised Trial. Lancet 2020. PMID: 32007169
Questão clínica: A cardioversão farmacológica como primeira abordagem é mais bem-sucedida do que a cardioversão elétrica como primeira abordagem na fibrilação atrial aguda?
O que eles fizeram:·
- Fibrilação atrial de início recente / flutter atrial (RAFF2)
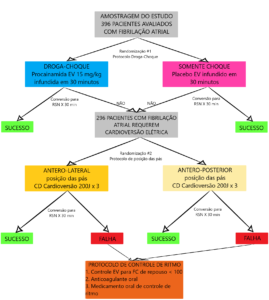
- Estudo fatorial parcial de dois protocolos para pacientes com fibrilação atrial aguda em 11 DEs de hospitais acadêmicos no Canadá
- Protocolo 1
- Comparação randomizada, cega e controlada por placebo da tentativa de cardioversão farmacológica com procainamida IV (15mg / kg em 500mL de solução salina a 0,9% por 30min com dose máxima de 1500mg) seguida de cardioversão elétrica, se necessário (até 3 choques, cada um ≥200J) versus infusão placebo seguida de cardioversão elétrica
- Protocolo 2 (Pacientes recebendo cardioversão elétrica)o
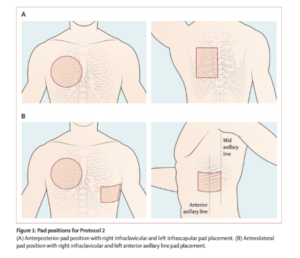
- Comparação randomizada, aberta e aninhada das posições anteroposterior e anterolateral.
- Resultados:
- Primário: Conversão para ritmo sinusal normal por pelo menos 30 minutos a qualquer momento·
- Secundário:
- Ritmo cardíaco na alta
- Tempo de permanência no DE
- Eventos adversos
Inclusão
- Pacientes hemodinamicamente estáveis com diagnóstico primário de fibrilação atrial aguda com duração de pelo menos 3 horas
- Fibrilação atrial aguda = Histórico claro de início dentro de 48 horas da chegada ao DE, início dentro de 7d da chegada e anticoagulado adequadamente por pelo menos 4 semanas ou início dentro de 7d da chegada e ausência de trombo atrial esquerdo no ecocardiograma transesofágico
- Os sintomas exigiam gerenciamento precoce
- Opção apropriada de cardioversão farmacológica ou elétrica
Exclusão
- Incapaz de dar consentimento
- Fibrilação atrial permanente
- Instável hemodinamicamente, exigindo cardioversão imediata
- Hemodinamicamente instável = PAS <100mmHg, pré-excitação ventricular rápida, síndrome coronariana aguda ou edema pulmonar
- Apresentação primária para outra condição: (por exemplo, pneumonia, embolia pulmonar, sepse)
- Convertido espontaneamente antes da randomização
- Inscritos anteriormente no estudo
- Insuficiência cardíaca conhecida (FEVE <30% ou evidência clínica ou radiológica de insuficiência cardíaca aguda
- Frequência cardíaca <55bpm
- Bloqueio AV de 3º grau ou BRE completo
- Síndrome de Brugada
- Em uso atual de droga antiarrítmica classe I ou III que não a amiodarona
- Hipersensibilidade a procainamida
- IAM recente (< 3 meses)
- Doença hepática em estágio final
- Amamentação ou gravidez
Resultados
- 396 pacientes inscritos
- Grupo droga-choque: 204 pacientes
- Grupo somente choque: 192 pacientes
- Conversão para RNS (resultado primário)
- Droga-choque: 96%
- Somente choque: 92%
- Diferença absoluta 4,0%; 95% IC de 0 a 9; p=0,07
- 52% dos pacientes no grupo drogas-choque converteram somente após infusão de drogas vs 9% no grupo de somente choque
- Nenhuma diferença na média total de tempo de permanência no DE: 7.1 horas vs 7.6 horas
- Nenhum evento adverso grave em nenhum dos grupos
- Aos 14d de seguimento 95% dos pacientes estavam em RSN em ECG
- Alta para casa
- Drogas-choque: 97%
- Somente choque: 95%
- P = 0,60
- Conversão para RSN baseado na posição das pás
- Anteroposterior: 92%
- Anterolateral: 94%
- RR 1,01; 95% IC de 0,95 a 1,09; p=0,68
- A maioria dos pacientes converteu após um choque (88% vs 81%)
Vantagens
- Fez uma importante pergunta clínica com um mínimo de pesquisas anteriores
- Nenhuma perda para acompanhamento (todos os pacientes inscritos foram contabilizados)
- O eletrofisiologista, cego para a atribuição do grupo, julgou o ECG inicial para verificar se o ritmo era fibrilação atrial
- Pacientes, equipe de pesquisa e equipe de ED foram ocultados para a atribuição de grupo
- Discussões com a equipe do hospital confirmaram que a equipe não conseguia identificar o fluido em cada bolsa
- Pacientes reavaliados pessoalmente pelo pessoal da pesquisa em 14d para determinar o ritmo cardíaco, regresso ao DE, acidente vascular cerebral e sobrevida
- A abordagem analítica primária do Protocolo 1 incluiu o princípio da intenção-de-tratar e uma análise secundária modificada da intenção-de-tratar que excluiu pacientes que se converteram ao ritmo sinusal antes do início da infusão do estudo
- Realizou análise de regressão logística múltipla para contabilizar potenciais fatores de confusão que foram escolhidos a priori para verificar a precisão dos resultados
- Os grupos estavam bastante equilibrados na linha de base para características demográficas e clínicas
Limitações
- O estudo tinha 90% de poder para detectar uma diferença de 10%. Isso pode ter sido ambicioso demais
- Parece ser uma amostra de conveniência, em oposição a uma amostra consecutiva que pode influenciar os resultados. Dos 11.096 pacientes selecionados 210 não foram abordados para inclusão no estudo, o que poderia alterar os resultados do estudo
- Muitos pacientes (582) recusaram a participação em sua maioria porque tinham uma forte preferência pela cardioversão farmacológica ou elétrica
- Outras opções farmacêuticas como flecainida ou propafenona não foram estudadas
- Eventos tromboembólicos após cardioversão são raros. Seria necessário um estudo muito maior para mostrar mais claramente quem pode ser cardiovertido com segurança sem necessidade de anticoagulação
Discussão
- O conhecimento dos critérios de inclusão / exclusão é fundamental na avaliação da literatura. Uma exclusão importante neste estudo é de uma apresentação primária para outra condição: (ou seja, pneumonia, embolia pulmonar, sepse, etc.). Este artigo trata essencialmente de fibrilação / flutter atrial solitário e precisamos ter cuidado ao extrapolar para grupos não incluídos no estudo.
- Nos pacientes que receberam infusão, a medicação foi interrompida se houve conversão em RNS antes da dose máxima, se o intervalo QT corrigido aumentasse em mais de 35%, o intervalo QRS excedesse 120ms ou a frequência cardíaca do paciente caísse abaixo de 60BPM.
- O tempo de permanência entre os grupos não foi diretamente comparado, devido ao fato de que o grupo somente-choque recebeu uma infusão de placebo de 30 minutos, seguido de um período de observação de 30 minutos para manter a cegueira, pois foi o que foi feito no grupo de drogas-choque também.
- Nos pacientes com PAS abaixo de 100mmHg, a infusão foi interrompida por 15min e administrado bolus IV de 250mL de solução salina a 0,9%. Se a pressão arterial do paciente retornou a pelo menos 100 mmHg, a infusão foi retomada; caso contrário, a infusão foi interrompida.
- Os pacientes alocados no grupo somente-choque receberam uma infusão semelhante baseada no peso de placebo com solução salina a 0,9% por 30 minutos antes de serem randomizados para uma das estratégias de colocação das duas pás
- Posição das pás para o Protocolo 2
- O cálculo do tamanho da amostra para o Protocolo 1 foi determinado por um levantamento dos pesquisadores, pois não havia estudo anterior para determinar esse número. Foi previsto um poder de 90% para detectar uma diferença absoluta de 10% entre os grupos, assumindo uma taxa de conversão de controle de 85% para o grupo somente-choque. Uma diferença de 10% pode ter sido muito ambiciosa. Mesmo uma diferença de 4% ainda seria significativa (NNT = 25), mas exigiria um estudo muito maior
- O uso de qualquer estratégia resultou em quase 50% dos pacientes recebendo alta para casa com anticoagulação. Dependendo do status do seguro do paciente e da capacidade de acompanhamento, isso pode ser um problema. Isso foi evidenciado pelo fato de que apenas 32 a 35% dos pacientes deste estudo tiveram consultas ambulatoriais.
- O grupo drogas-choque teve mais eventos adversos em geral (hipotensão transitória mais comum), mas o grupo de cardioversão elétrica teve mais hipóxia, necessidade de manobras nas vias aéreas e até um paciente com parada cardíaca (que sobreviveu) devido à falta de sincronização. A maioria deles pode ser atribuído à sedação do procedimento e não à cardioversão em si.
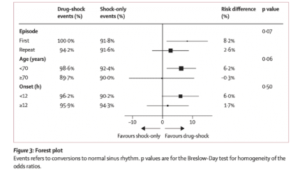
- Um resultado completamente gerado por hipóteses do estudo é que uma estratégia drogas-choque foi mais eficaz para pacientes com um primeiro episódio de fibrilação atrial e para pacientes com idade <70 anos em comparação com outros pacientes
- A anticoagulação da alta foi determinada pelo escore CHADS2 ≥1 ou idade ≥65 anos. A necessidade de anticoagulação oral a longo prazo foi determinada na consulta de acompanhamento
Conclusão do autor: “Ambas as estratégias de drogas-choque e somente-choque foram altamente eficazes, rápidas e seguras na restauração do ritmo sinusal para pacientes no departamento de emergência com fibrilação atrial aguda, evitando a necessidade de retorno ao hospital. A infusão da droga funcionou para cerca de metade dos pacientes e evitou um procedimento de sedação com recursos intensivos necessário para a cardioversão elétrica. Também não encontramos diferença significativa entre as posições anterolateral e anteroposterior das pás para cardioversão elétrica. O controle imediato do ritmo dos pacientes no departamento de emergência com fibrilação atrial aguda leva a excelentes resultados.”
O que deve ficar, do ponto de vista clínico: As estratégias de drogas-choque e somente-choque levaram a taxas de conversão e taxas de alta para casa semelhantes. O tempo de permanência foi semelhante entre os grupos; no entanto, isso não reflete a aplicação no mundo real, onde uma abordagem de choque inicial não receberia uma infusão de placebo de 30 minutos com o objetivo de cegar. Em última análise, qualquer abordagem é adequada com base no conforto do profissional, na preferência do paciente e nas considerações do departamento.
Referências: 1.Stiell IG et al. Electrical Versus Pharmacological Cardioversion for Emergency Department Patients with Acute Atrial Fibrillation (RAFF2): A Partial Factorial Randomised Trial. Lancet 2020. PMID: 32007169
Para mais reflexões sobre este tópico, checar:
REBEL EM:AFib – Wait-and-See or Early Cardioversion to Obtain Normal Sinus Rhythm?
REBEL EM:The BEST AF Trial – What is the Optimal Energy Selection for Cardioversion in Patients with Afib?
Tradução: Ana Maria Mendes Ferreira
Revisão: Arthur Sardi Martins