Original em REBEL EM
“Já estou nesse jogo há anos. Ele me tornou um animal. Existem tantas regras pra essa m**da, que eu escrevi um manual.” – Notorious BIG
Sabe? Quer você esteja tentando vender drogas ou não, existem algumas sábias palavras nos 10 Mandamentos do Crack feitos pelo falecido Notorious BIG. Pérolas como “Nunca deixem eles saberem seu próximo movimento” e “nunca carregue nada com você” me ajudaram durante algumas decisões desafiadoras durante a vida.

- Nunca deixe eles saberem quanto dinheiro você tem
- Nunca deixe eles saberem seu próximo movimento
- Nunca confie em ninguém
- Nunca fique chapado com seu próprio suprimento
- Nunca venda droga onde você descansa
- Esqueça crédito e fiado
- Deixe família e negócios completamente separados
- Nunca carregue nada com você
- Se você não está vendendo drogas, fique longe da polícia
- Uma palavra forte chamada consignação: nunca aceite se você não tem clientes
Embora nada tenha mudado muito no mundo crime, quando falamos de reanimação no trauma, o jogo mudou*. Era mais fácil nos velhos tempos: 2 litros de cristaloide para um paciente hipotenso, e, depois sangue. Mesmo que a ciência por trás da reanimação no trauma tenha nos ajudado a entender o quão falho esse paradigma é, a nova escola ainda possui caminhos difíceis de serem navegados. De controle do dano a fibrinogênio, de ácido tranexâmico a tromboelastometria; não existem dúvidas que a jornada de reanimação do paciente sangrando por trauma possui mais nuances do que originalmente pensamos.
Então, inspirados pelo discurso Descartesiano do método de Biggie, lhes apresento as 10 regras contemporâneas da reanimação no trauma como eu as vejo – suportadas pela ciência e, ocasionalmente, com comentários pessoais.
*Alguns acadêmicos afirmam que o jogo, de fato, não mudou, apenas se tornou mais feroz. Assista Slim Charles vs. Cuddy
1) Prevenir morte por hemorragia é um esporte em equipe e um jogo do emergencista
Se você for morrer por trauma, falando estatisticamente, vai ser por traumatismo crânio-encefálico, seguido de morte por exsanguinação. Enquanto muito dos danos relacionados ao TCE são feitos no momento do trauma, a reanimação inicial do paciente sangrando pós-trauma pode ter um impacto tremendo na sobrevivência do doente. Para ser claro: o passo mais importante no manejo desses pacientes é o controle cirúrgico da fonte de sangramento – a maioria dos pacientes com hemorragia maciça vai precisar de cirurgia para estancar o sangramento. O estado no qual o paciente vai chegar ao centro cirúrgico ou ao CTI – vivo ou em extremos, frio e coagulopático ou quente e bem perfundido – depende de você.
2) Se você antecipar a necessidade de mais de 3-4 concentrados de hemácias para as primeiras horas, você está no jogo.
O paciente jovem com um PAF tóraco-abdominal que chega hipotenso e taquicárdico é exatamente o paciente que se beneficiará dos princípios da reanimação por controle de danos – administração de componentes sanguíneos hemostáticos, restrição da quantidade de fluídos, hipotensão permissiva e cirurgia precoce para controle do sangramento. Para outros pacientes, essa definição pode ser um pouco mais difícil. Como a literatura mostra, a percepção do médico provavelmente não é muito boa para predizer a necessidade de transfusão maciça, e parâmetros como o Índice de Choque ou o Escore ABC também não chegam muito perto (Injury 2015; 46(5): 807-813).
A tomada de decisão nessas circunstâncias muito provavelmente é dependente de 2 coisas: boa percepção do contexto geral e habilidade de avaliar rapidamente a resposta às iniciativas iniciais de reanimação. Para sintetizar esses conceitos: o paciente que muito provavelmente vai precisar de 3-4 concentrados de hemácias durante as primeiras horas da reanimação também tem alta probabilidade de se beneficiar de uma estratégia de controle de danos (BMJ 2012; 345: 38-42). Isso deveria ser seu gatilho para iniciar a reanimação baseada em proporções (4º mandamento), ativar o protocolo de transfusão maciça (6º mandamento) e mobilizar os recursos cirúrgicos necessários.
3) Um em cada 4 pacientes vítimas de trauma está sangrando anormalmente desde o começo – e aqui está o porquê
Talvez tão importante quanto o que os pacientes vítimas de trauma sangram é como eles sangram – cerca de 25% dos pacientes gravemente feridos parecem sangrar de maneira anormal. O fenômeno da coagulopatia precoce do trauma – que é conhecido por vários nomes, incluindo Coagulopatia Aguda do Choque Traumático (ACoTS) – pode acontecer logo após o trauma, e é fisiologicamente distinto do fenômeno CID-like associado com a “tríade letal” (figura 1). Enquanto o ACoTS provavelmente é uma entidade heterogênea, ela parece ter muito mais a ver com hiperfibrinólise precoce e consumo de fatores do que com a coagulopatia dilucional tardia, associada com a administração excessiva de cristaloides.
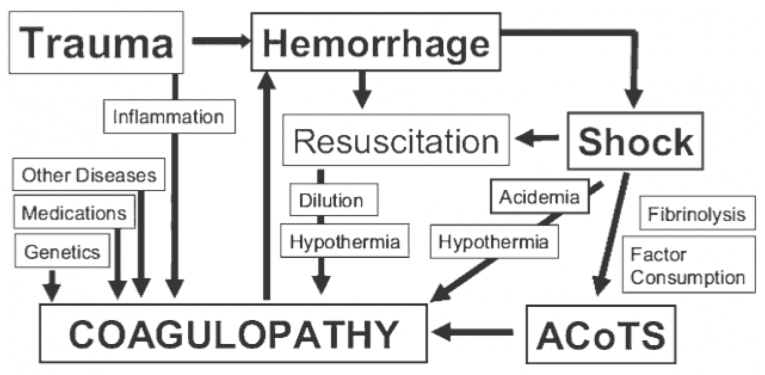
Figura 1. A Coagulopatia Aguda de Trauma-Choque (ACoTS) é um fenômeno precoce, ocorrendo em aproximadamente 25% dos pacientes com lesões graves. De: Chest 2010; 137: 209-220
Prever quais pacientes vão ter uma coagulopatia precoce é um desafio e entidades como hiperfibrinólise são praticamente invisíveis nos coagulogramas padrões dos laboratórios. Sua postura mental deve ser que um paciente gravemente ferido pode apresentar coagulopatia precoce desde o momento do trauma, manejando esse quadro corretamente.
4) Limite administração precoce de fluidos nos pacientes que sangram
Administração excessiva de cristaloides está associada com hipotermia, coagulopatia e morte nos pacientes que estão sangrando. Uma estratégia de hipotensão permissiva seria mais benéfica nos estágios precoces da reanimação, particularmente para traumas penetrantes – tanto no pre-hospitalar, quanto nos estágios inicias da reanimação, é razoável restringir os bolus de fluidos para pacientes que não apresentam pulsos radiais ou que estejam demonstrando sinais de perfusão anormal de órgãos-alvo.
Até mesmo a velha 9ª edição do ATLS aceita isso, mudando suas recomendações de fluidos iniciais de 2 litros de cristaloide para 1 litro, aconselhando sempre usar sangue e seus derivados mais precocemente. Eu iria um pouco mais além e dizer que, se seu paciente está sangrando e você tem acesso rápido a derivados do sangue, você pode deixar de usar cristaloide e ir direto para aquilo que realmente é bom.
Outros pontos para considerar:
- Coloides x Cristaloides: A revisão sistemática Cochrane mais recente falhou em demonstrar benefícios de mortalidade em relação a coloides sobre cristaloides (Cochrane Database Syst Rev 2001, CD000567).
- Pacientes com TCE grave (Glasgow < 8) e trauma raquimedular são, provavelmente, uma exceção à estratégia de hipotensão permissiva; nesses casos, uma pressão arterial média maior que 80 mmHg foi recomendada para promover a perfusão cerebral (Critical Care 2013, 17: R76).
- Soluções hipertônicas de soro, o famoso salgadão, são uma opção segura e razoável para o paciente hipotenso com TCE, apesar de não haver evidencia conclusiva sobre seu benefício (Cochrane Database Syst Rev 2001, CD000567).
5) Dê derivados do sangue (concentrados de hemácias, plasma e plaquetas) em uma razão balanceada que mimetize o sangue total
Pacientes vítimas de trauma não sangram apenas hemácias. Eles também perdem plasma, plaquetas e fatores de coagulação. Existem 3 maneiras de tentar promover uma administração balanceada de sangue: seguindo valores laboratoriais, transfundindo derivados do sangue de maneira balanceada ou seguindo testes de coagulação à beira do leito como a tromboelastografia rotacional (ROTEM).
Baseado no laboratório: Essa é a velha guarda. Reanime, siga o hemograma completo e o INR e dê produtos de acordo com o resultado. Ainda que seja essencial medir e seguir esses valores como parte da sua reanimação, a maior crítica à essa maneira é que ela é reativa ao invés de proativa – seria muito tarde para tentar responder a uma coagulopatia quando a mesma já tivesse se desenvolvido. Além disso, a hiper-fibrinólise, que tipifica a ACoTS, é largamente invisível nos testes tradicionais de laboratório, tornando difícil tratar aquilo que você não pode medir.
Baseado em razões: Não existe dúvida que esse conceito de administração balanceada de produtos sanguíneos baseada em razões se transformou no paradigma dominante da ciência moderna de reanimação do trauma. A ideia vem de pesquisas conduzidas na medicina de guerra, onde aparentemente (ainda que retrospectivamente) transfundir uma razão igual de plasma em relação a concentrado de hemácias foi associado com uma melhora na sobrevivência. (figura 2).
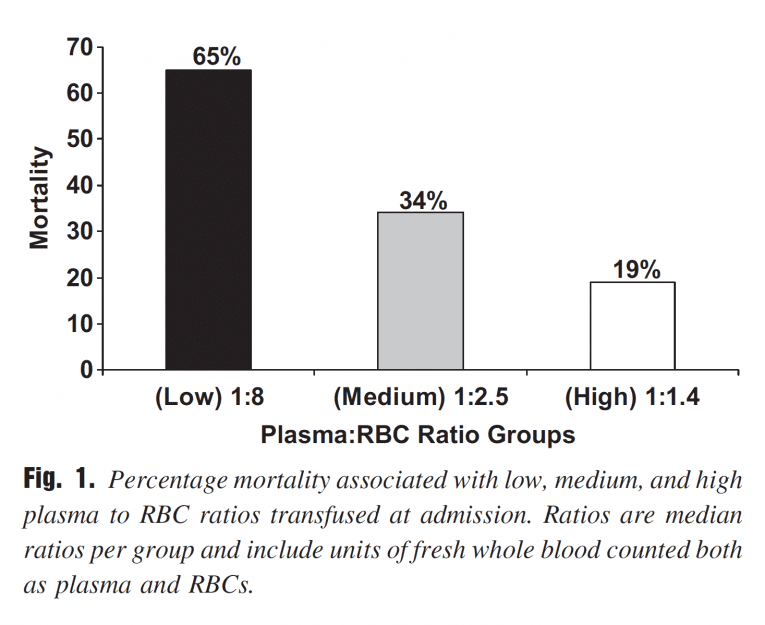
Figura 2. Observações precoces de reanimação no campo de batalha, mesmo que retrospectivas, parecem favorecer a razão 1:1 de plasma para hemácias. De: J Trauma 2007; 63:805-813
Administração balanceada de produtos do sangue e a identificação precoce da coagulopatias são elementos centrais da estratégia de Controle do Danos (JAMA 2015, 313(5): 471-482).
Você teria razão em ver isso com certa cautela. A maioria da evidência para reanimação baseada em razões vem de estudos retrospectivas, com todas os vieses e limitações associados. Em 2014, Khan, Brohi et al. publicaram um estudo prospectivo observando o efeito da reanimação baseada em razões de 1.5:1 ou 1:1 (hemácias:plasma) em relação à habilidade de reverter a coagulopatia e diminuir o lactato em pacientes com hemorragias maciças (J Trauma 2014, 76(3): 561-568). O resultado: razões mais baixas não foram associadas com melhora nos parâmetros de coagulação ou adequação às estratégias de reanimação, medida pelo clearance do lactato. (dando ao artigo seu título fantástico: Reanimação Hemostática não é hemostática, nem reanimadora).
Estudos prospectivos recentes como PROMMTT (JAMA Surgery 2013, 148(2): 127-136) e, mais recentemente o PROPPR (JAMA 2015, 313(5): 471-482) ajudaram a dar luz para esse problema da reanimação baseada em razões. Resultados do PROMMTT sugeriram uma possível vantagem na sobrevivência da reanimação 1:1 nas primeiras 6 horas (quando o choque hemorrágico era a causa predominante de morte) em pacientes que receberam mais que 3 unidades de concentrado de hemácias nas primeiras 24 horas, ainda assim, a sobrevivência final total não melhorou. O PROPPR foi o primeiro ensaio clínico randomizado a examinar o efeito de 1:1:1 (adcionando plaquetas como terceiro produto) versus 1.5:1:1 – confira a revisão sensacional do Salim. Ainda que não houve diferença de mortalidade total em 24 horas e em 30 dias, o número de mortes devido a exanguinação e hemostasia foi diminuído no grupo 1:1:1. Resumindo, se você for morrer de hemorragia maciça, é possível que a renimação seguindo a razão 1:1:1 possa te impedir.
Se você não pode reanimar com razões elevadas de plasma e concentrados de hemácias (isso quer dizer, se o seu acesso a plasma é limitado) existe alguma evidência que a ressuscitação com 1 litro de cristaloide por concentrado de hemácias está associado com uma melhora na sobrevivência, com a intenção de “reanimar o interstício” (J Trauma 2011; 71(2 Suppl 3): S380-383).
Baseado no ROTEM: Uma discussão completa da tromboelastometria (TEG) e sua prima a tromboelastografia rotacional (ROTEM) vai além do escopo desse post. Defensores da reanimação baseada em objetivos, como meu chefe e expert mundial em ROTEM, Dr. Sandro Rizoli, argumentam que a ACoTS não é uma coisa só, é um emaranhado de coisas, e que seria diferente para cada paciente. Em alguns casos, o sangramento anormal seria causado por uma perda de fatores, outros, por hiperfibrinólise, em outros seria uma deficiência de fibrinogênio. ROTEM é um teste feito à beira do leito que examina a coagulação em tempo real, provendo uma série de parâmetros gráficos e numéricos que podem ser usados para direcionar a reanimação para o problema específico daquele momento. Uma revisão mais profunda do TEG e do ROTEM pode ser encontrada aqui.
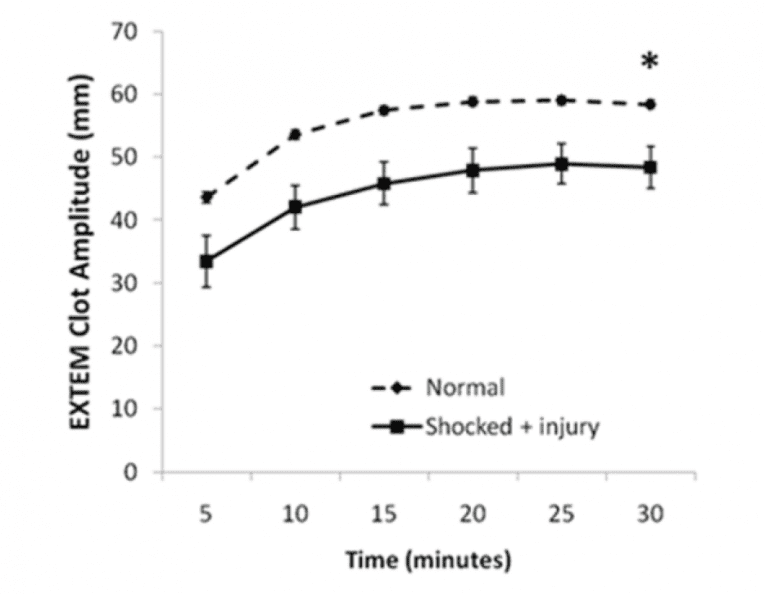
Figura 3. Rotational thromboelastography (ROTEM) parece predizer gravidade das lesões e necessidade para transfusão maciça. De: Crit Care Med 2011, 39(12): 2652-2658
Nós estamos testando isso num ensaio clínico para todos os pacientes vítimas de trauma no Hospital de St. Michael, e eu vou admitir que está parecendo ser bem legal. O problema é que, mesmo que o ROTEM aparentemente predite a necessidade de transfusão maciça, em 2011, uma revisão Cochrane sugeriu que atualmente existe uma escassez de evidências na acurácia de usá-lo para guiar decisões relacionadas ao tratamento.
Figura 4. Entre na sala de trauma do St. Michael’s Hospital e você verá isso sobre a porta – um tela apenas para mostrar os valores do ROTEM para todos os pacientes de trauma.
Continua na próxima semana…
Autor: Chris Hicks
Editor: Salim Rezaie
Tradutor: Daniel Schubert
Revisor: Henrique Puls


